APC가 항원 흡수해 T 세포에게 전달, 면역시스템 일깨워
면역관문억제제 병용 등 많은 시도 이뤄지고 있어

심예슬의 모달리티 여행기
① 타깃 단백질, 쓰레기장으로 인도하는 TPD
② 벡터달고 세포파괴하는 RPT
③ T세포 커스텀하는 CAR-T
④ 유전자치료제 전달하는 AAV 기반 치료제
⑤ 과도한 단백질 조절! RNAi
⑥ 유전자가위, CRISPR-Cas9 시스템
⑦ 표적 치료의 원조, 항체 치료제
⑧ 미생물로 장, 간, 암까지 치료하는 마이크로바이옴 치료제
⑨ 깨어나라 T세포! APC에 항원 제시시켜주는 항암 백신
당신이 잠든 시간에도 당신의 몸은 매일 수십억 개의 세포를 만들고 제거하는 일을 쉬지 않고 반복합니다. 이처럼 끊임없는 세포의 생성과 소멸 속에서, 가끔은 설계 오류가 발생하기도 합니다. 이러한 오류 중 일부는 돌연변이를 일으켜 암세포로 자라납니다. 암세포는 정상세포처럼 보이지만, 내부적으로 비정상적인 단백질을 만들어냅니다. 이러한 단백질은 정상세포에는 존재하지 않기 때문에, 면역세포가 암세포를 구별해낼 수 있는 중요한 단서가 됩니다.
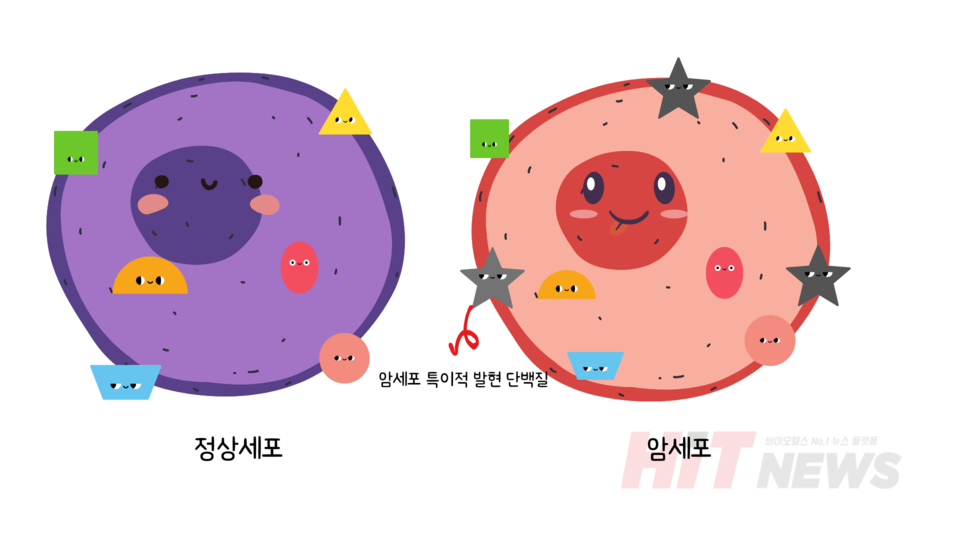
항암 백신은 이 '암세포 특이적 단백질'을 면역세포에 미리 제시해, 암세포를 적으로 인식하게 만드는 전략입니다. 이는 기존의 예방 백신과 다르게, 이미 생긴 암을 치료하거나 재발을 막기 위한 '치료용 백신'에 해당합니다. 특히 최근에는 mRNA 기반의 항암 백신이 활발히 연구되고 있으며, 면역 시스템의 정밀 훈련을 가능하게 하는 새로운 접근으로 주목받고 있습니다.
백신의 형태는 다양할 수 있습니다. △mRNA 외에도 △펩타이드 백신, △DNA 백신, △바이럴 벡터 백신, △수지상세포 기반 백신 등이 개발되고 있으며, 각 플랫폼은 항원 전달 방식과 면역 자극의 특성에서 차이를 보입니다. 플랫폼에 따라 면역 반응의 강도, 지속 시간, 개인 맞춤형 설계 가능성에도 차이가 존재합니다.
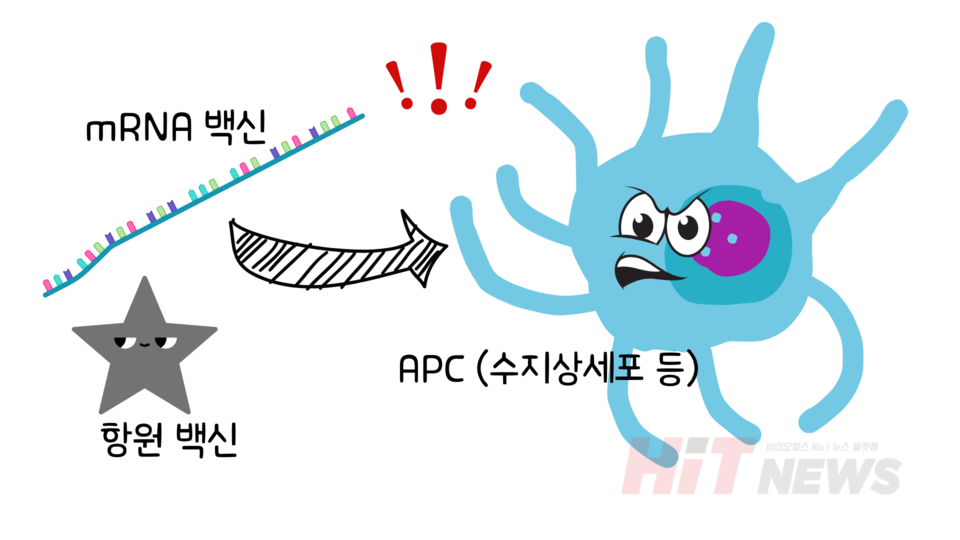
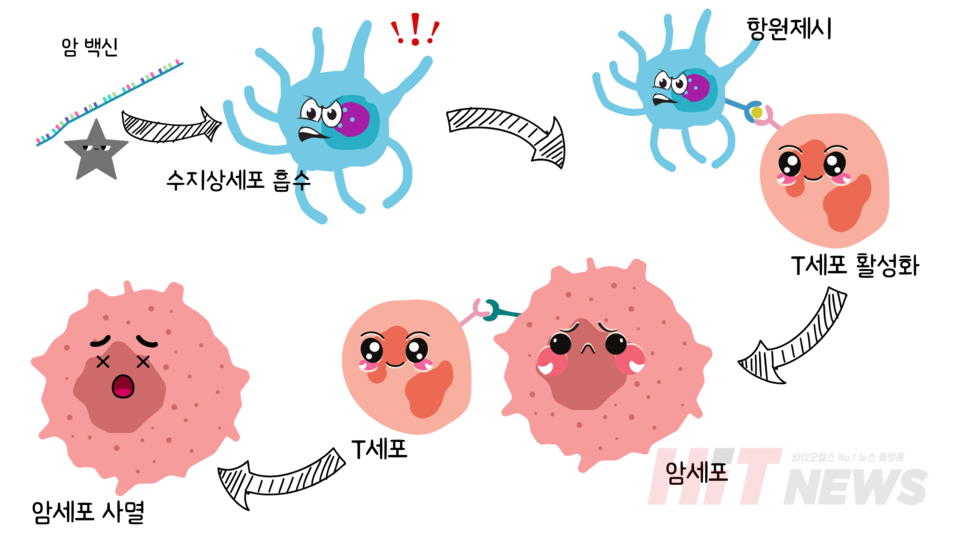
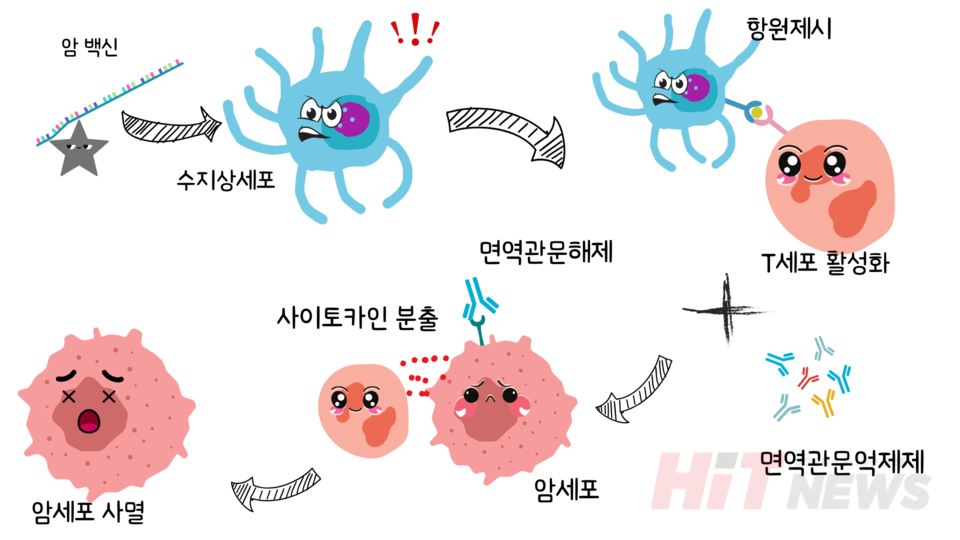
mRNA 백신은 암세포의 유전 정보를 담고 있으며, 이 정보는 우리 몸의 수지상세포에게 전달됩니다. 수지상세포는 면역계의 정찰병 역할을 하며, 백신을 통해 전달된 mRNA를 받아 암세포 특이 단백질을 스스로 만들어냅니다. 이후 이 단백질을 잘라내 자신의 표면에 전시하고, T세포에게 이를 제시합니다. 이는 "이 단백질을 가진 세포는 적입니다"라는 신호를 전달하는 역할을 하며, T세포는 이를 통해 적을 인식하는 법을 배우게 됩니다.
훈련된 T세포는 몸속을 순찰하다가 동일한 항원을 가진 세포, 즉 암세포를 만나면 공격을 개시합니다. T세포는 퍼포린이라는 단백질로 암세포에 구멍을 내고, 그 속으로 그랜자임이라는 효소를 주입하여 암세포를 안에서부터 파괴합니다. 동시에 T세포는 사이토카인이라는 신호 물질을 분비하여 주변 면역세포를 불러들이고, 면역 반응을 확산시킵니다. 이렇게 백신은 암세포에 대한 직접적인 면역 반응을 유도할 뿐 아니라, 광범위한 면역 활성화를 가능하게 합니다.
하지만 암세포는 이러한 면역 반응을 피하기 위한 다양한 전략을 갖추고 있습니다. 대표적으로 PD-L1이라는 단백질을 표면에 발현해, T세포의 PD-1 수용체와 결합함으로써 "공격하지 마세요"라는 신호를 전달합니다. 이 외에도 암세포는 TGF-β, IL-10과 같은 면역 억제성 사이토카인을 분비하거나, 항원 제시에 필요한 MHC 분자의 발현을 억제하여 면역세포의 기능을 방해하기도 합니다. 이러한 면역 회피 전략은 암의 생존력을 높이는 주요 기전 중 하나입니다.
이럴 때 필요한 것이 면역관문억제제입니다. 면역관문억제제는 PD-1/PD-L1 또는 CTLA-4 같은 면역 억제 경로를 차단해, 억제된 T세포 기능을 복원하고, 다시 암세포를 공격할 수 있도록 돕습니다. 하지만 이 약물은 면역세포가 암을 정확히 인식하고 있을 때에만 효과가 나타납니다. 따라서 면역관문억제제와 백신의 병용은 서로를 보완하며 더욱 강력한 면역 반응을 유도할 수 있는 전략으로 떠오르고 있습니다.
항암 백신은 면역 반응의 출발점인 T세포 '프라이밍(priming)'을 담당합니다. 특히 수지상세포 백신은 항원을 효율적으로 제시할 수 있으며, 훈련된 T세포가 종양미세환경에서 활동할 수 있는 기반을 마련합니다. 여기에 면역관문억제제를 병용하면, T세포의 기능이 억제되지 않고 암세포를 지속적으로 공격할 수 있게 됩니다.
암세포는 항원을 잃거나 바꾸는 방식으로 면역 감시를 피하려는 전략도 사용합니다. 이를 '항원 손실 변이'라고 하며, 단일 항원을 기반으로 한 백신의 한계를 보여줍니다. 이 경우 다가 백신 또는 면역관문억제제와의 병용이 필요합니다. 병용 치료는 면역 반응의 폭과 깊이를 넓혀, 암세포의 회피 전략을 무력화하는 데 효과적입니다. 실제로 일부 임상에서는 백신과 면역관문억제제를 병용한 치료가 암의 재발률을 낮추고 생존 기간을 연장하는 결과를 보인 바 있습니다.
국내에서도 이러한 병용 치료 전략은 활발히 연구되고 있습니다. RNA, 펩타이드, 마이크로바이옴 기반 백신을 개발하는 바이오 기업들이 면역관문억제제와의 병용 임상을 진행하고 있으며, 일부 대형 병원은 글로벌 mRNA 병용 임상에 참여하고 있습니다. 아직 국내에서는 허가된 사례는 없지만, 병용 치료 전략은 항암 백신의 실용화를 위한 핵심 기반으로 주목받고 있습니다.
항암 백신의 또 다른 특징은 '기억 면역'을 형성한다는 점입니다. 훈련된 T세포 중 일부는 기억 T세포로 전환되어 장기간 몸속을 순환합니다. 기억 T세포는 암세포와 같은 항원이 다시 나타났을 때 빠르게 반응하며, 재발을 방지하는 데 중요한 역할을 합니다. 이는 암 백신이 단기적인 치료를 넘어서, 장기적인 면역 감시 체계를 수립하는 데 기여할 수 있음을 의미합니다.
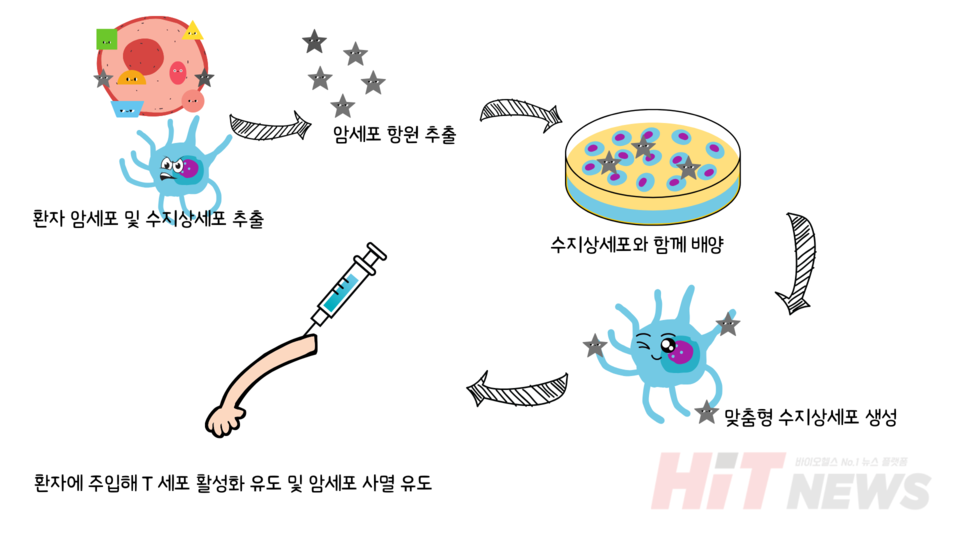
한편, mRNA 외에도 다양한 항암 백신 플랫폼이 개발되고 있습니다. 수지상세포 백신은 환자의 혈액에서 면역세포와 암 항원을 채취한 뒤 시험관 내에서 훈련시켜 다시 주입하는 방식입니다. 이 접근은 시간이 오래 걸리고 절차가 복잡하지만, 환자 맞춤형 면역 반응을 유도할 수 있는 장점이 있습니다.